全身解剖水平+细胞代谢水平的成像技术
肿瘤定性、分期、疗效评估
大范围完成
• 头、颈、胸、
• 全腹部(肝、胆、胰、脾、肾、泌尿及生殖系统等)
• 全脊柱(颈椎、胸椎、腰椎、骶椎)检查
✔同一天即可完成两项检查
✔完成两个检查的图像融合、报告融合
针对疾病
- 神经系统
- 头颈部、乳腺、肺部
- 消化系统(食管、肝脏、胆囊、胰腺)、
- 泌尿系统(肾脏、膀胱、前列腺)
- 妇科(子宫、卵巢)
- 部分骨骼肌肉病变等
涉及科室
神经科,胸科,妇科,五官科、泌尿科,消化科,骨科
PET/CT+MR增强
✔ PET/CT通过FDG代谢值及CT值进行定量分析
✔ PET/CT全身扫描明确肿瘤为原发或转移
✔ MR发现病变及病变血供来源及强化方式
✔ 对周围组织及血管侵犯程度
深度、多模态融合
1. 特点互补
同时具有PET和MR的检查功能,满足对软组织分辨率的要求以及对肿瘤分期的全身评估;
2. 高诊断
诊断各种恶性肿瘤和脑部疾病的优选方法;
3. 微小病灶检出率
显示微小病灶,尤其在这些部位:脑部小肿瘤、癫痫灶、鼻咽癌、乳腺癌、肝癌、胰腺癌、胃肠癌、肾癌、前列腺癌、宫颈癌、子宫内膜癌等。
4. 定位、分期
具有敏感性高,定性和分期优于PET/CT。PET/CT-MR多模态融合功能强大,各种成像信息互相印证,更准确反映肿瘤患者转移情况,以提供患者治疗方案及预后评估。
质量控制
1.检前联合问诊
由三甲教学医院临床专家和影像专家联合问诊,对客户主述的症状,过往的病历,家族史、工作环境等信息充分采集。
2.精准方案制定
根据问诊结果确定影像扫描序列,制定针对性扫描方案。
3.巡回上机扫描
根据扫描方案,影像医生巡回上机扫描,及时发现可疑病灶,并进行更精细的加扫,为诊断提供更详实的依据。
4.各学科分组联合会诊
执行“全身系统5大专业分组”——颅脑组、心胸组、乳腺甲状腺组、腹部组、关节脊柱组的影像诊断负责制,最终由各组专家形成联合会诊意见。
5.专家报告解读
由专家团队成员(周康荣教授、杨春山教授、张建教授、石华铮主任、朱玉兆博士、刘春利主任)牵头负责报告解读。
神经系统
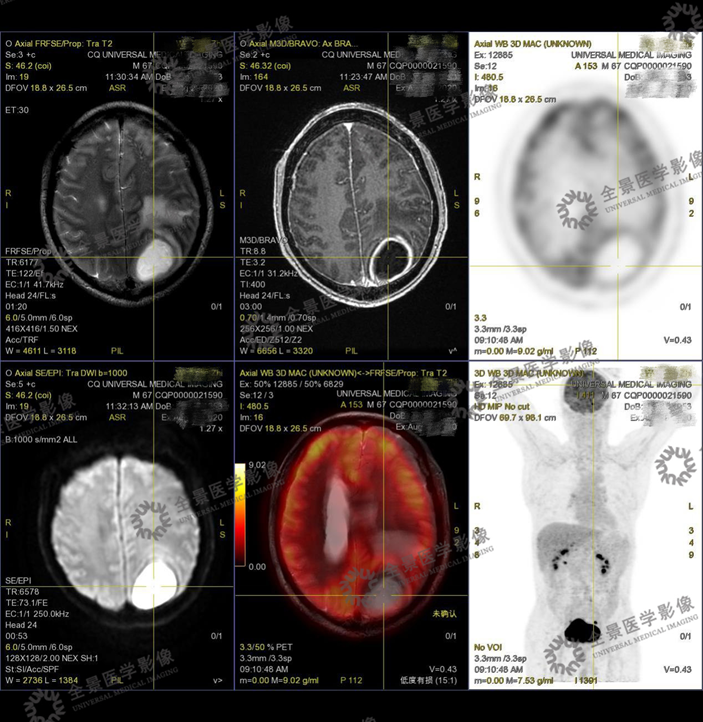
案例1 :胶质瘤与转移瘤鉴别
MR可显示瘤周水肿范围,CT及MR平扫占位效应明显。
胶质瘤与转移瘤鉴别,PET/CT排除转移瘤可能性。MR增强为胶质瘤强化方式。
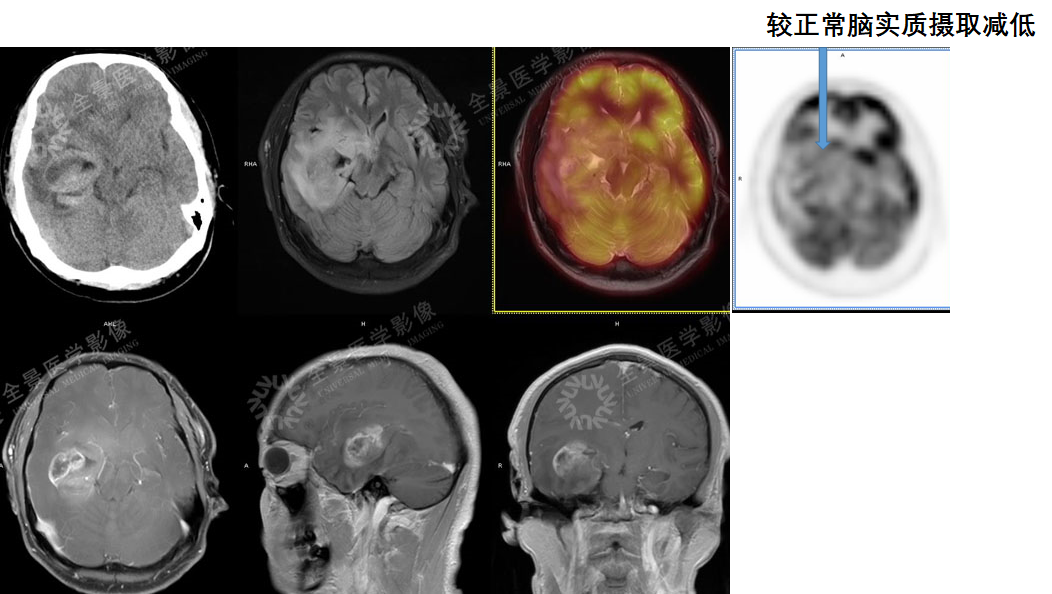
案例2 :中老年男性,总感觉头晕,外院做头颅增强CT,提示左侧顶叶多发环形强化结节,怀疑脑转移瘤。为进一步明确诊断,行PET/CT-MR异机融合检查。
表现:左侧顶枕叶脑脓肿,邻近脑实质、左侧侧脑室明显受压,右侧脑积水。
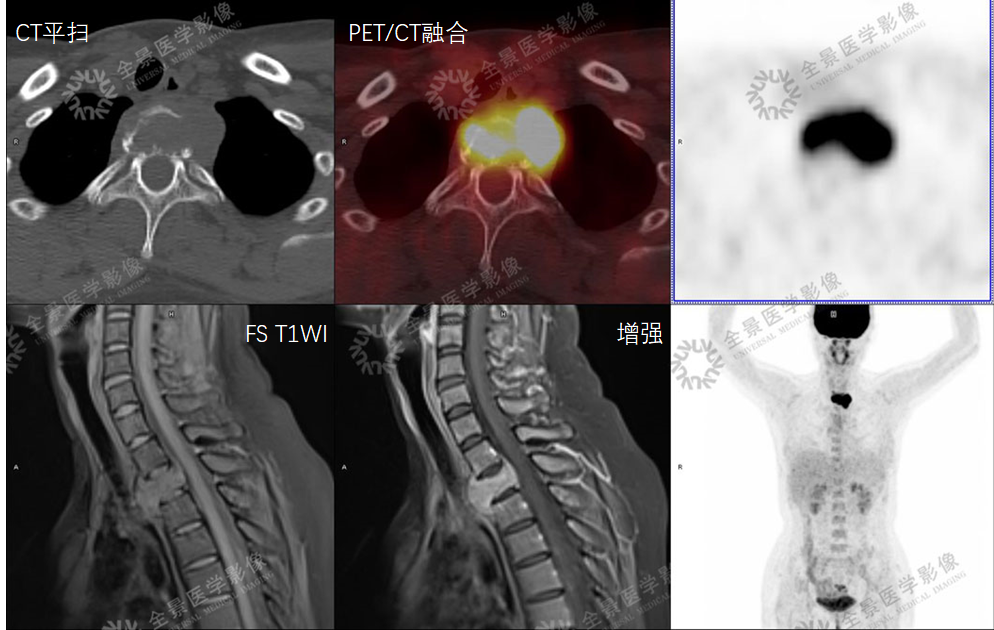
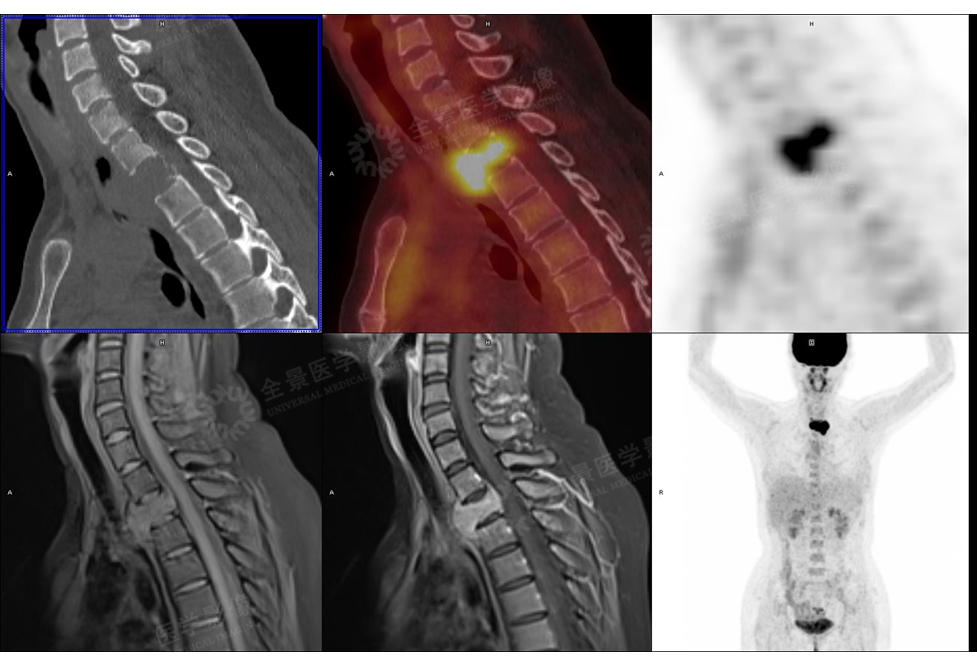
案例3
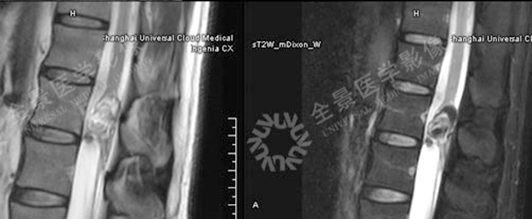
MR显示病灶与脊髓的关系,压脂序列呈低信号; CT可显示病灶内钙化,可见少许脂肪密度;
头颈部
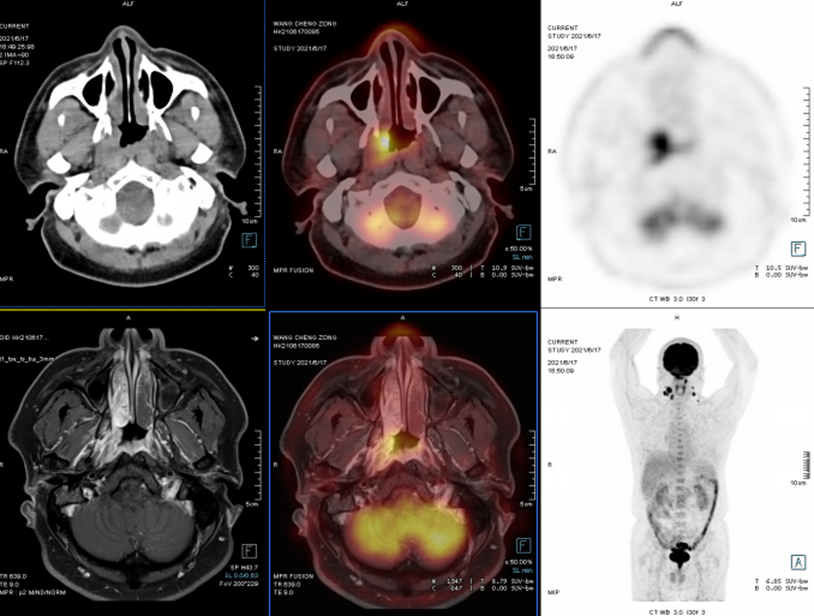
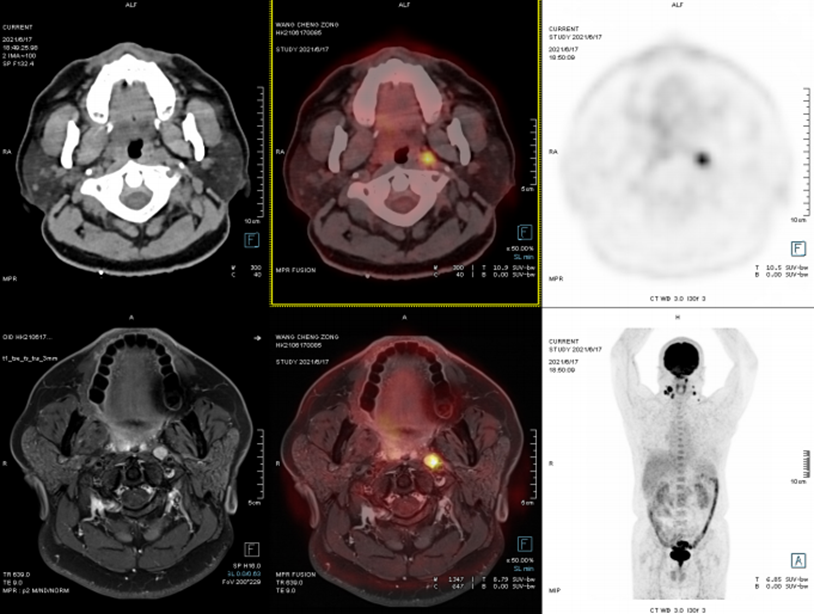
案例:鼻涕带血半年余,2021-6-8喉镜:咽鼓管开口处新生物。为进一步明确诊断,行PET/CT-MR异机融合检查。
表现:右侧鼻咽壁不规则软组织增厚,FDG摄取增高,结合外院病理,符合鼻咽癌表现。两侧颈深上、中间隙及两侧咽旁间隙多发淋巴结转移。
病理:右鼻咽部非角化型分化性癌
乳腺
案例:中年女性无明显不适,体检发现右侧乳腺小结节,性质不明。后为明确诊断,行PET/CT-MR异机融合检查。
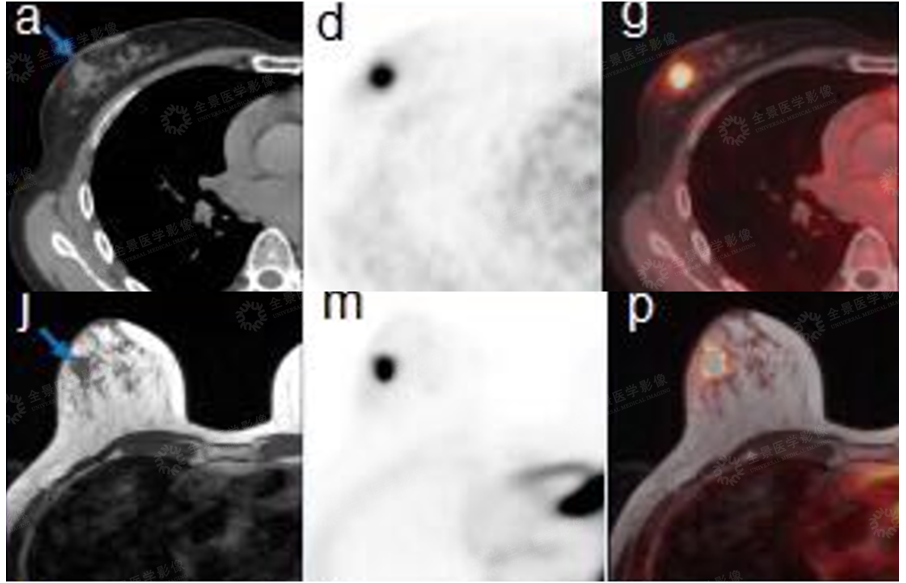
表现:右乳外上象限软组织信号小结节,边界清楚,FDG局限性摄取增高。综合考虑为早期乳腺癌。
病理:漫润性乳腺癌。
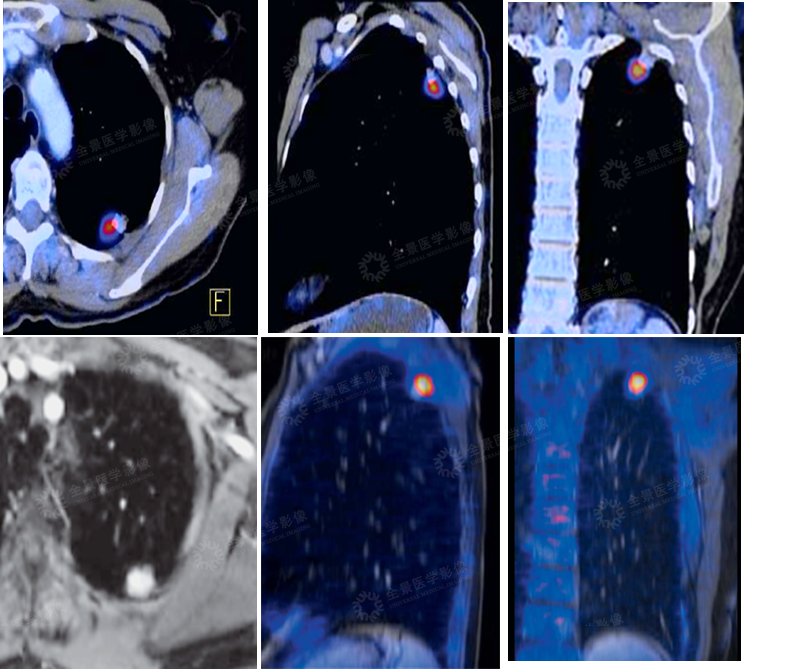
肺部
案例:中年男性,左肺上叶后段结节状高信号影,FDG局限性摄取增高。
病理:腺癌。
消化系统
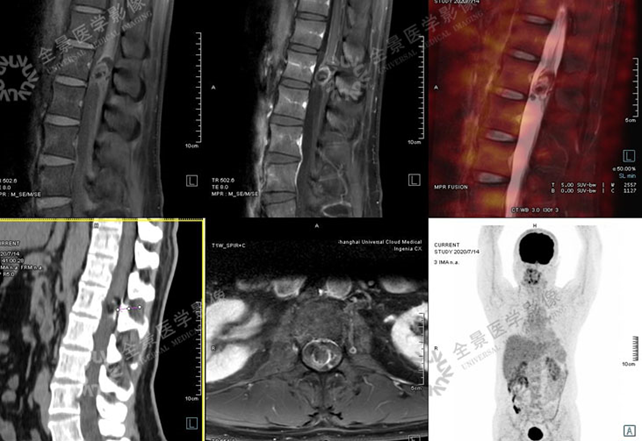
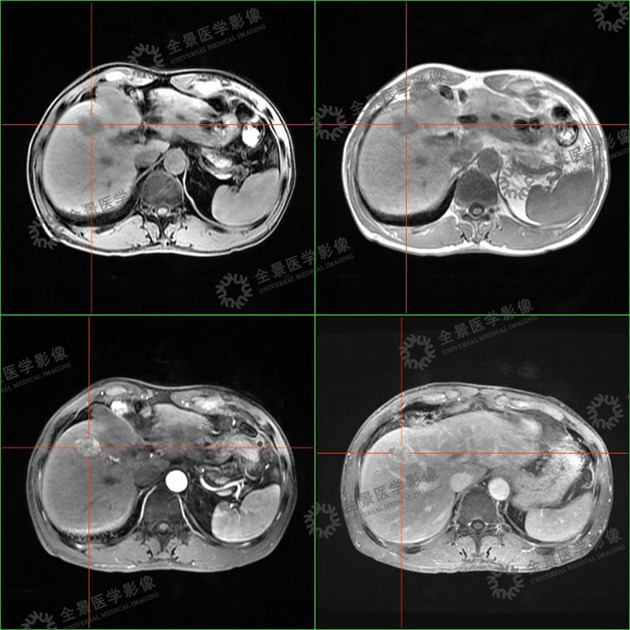
案例1 :中年男性,公司体检报告中超声提示肝右叶稍高回声影,结合今年突然消瘦了十几斤,行MR(磁共振)上腹部增强扫描:
表现:肝S5段团片影,增强扫描持续强化。考虑有肿瘤可能性,但无法明确。由于当天肝脏肿瘤指标AFP结果未出,结合已做的腹部彩超和MR增强扫描,考虑肿瘤可能性大。
医生建议他进行全面的PET/CT检查。
PET/CT图像
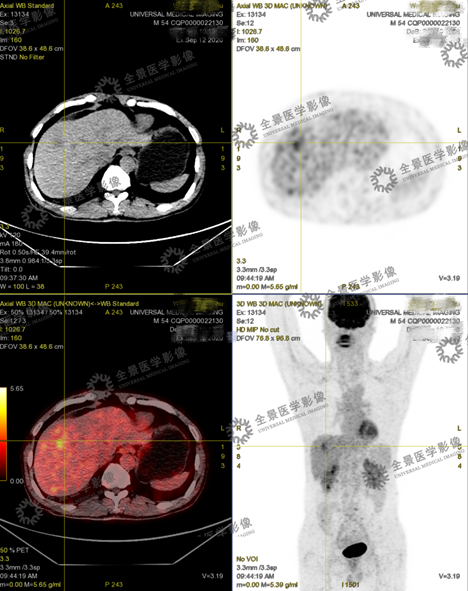
PET/CT-MR异机融合图像
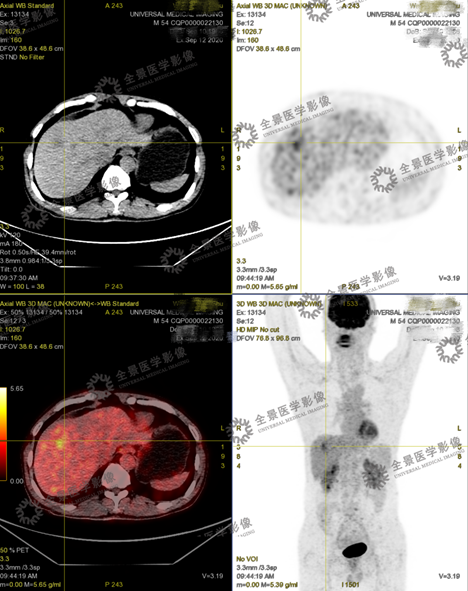
实验室检查:乙肝阳性,肿瘤标志物:AFP 800+。
结合实验室检查,诊断为肝癌。
目前患者肝癌已切除,术后病理也已证实。
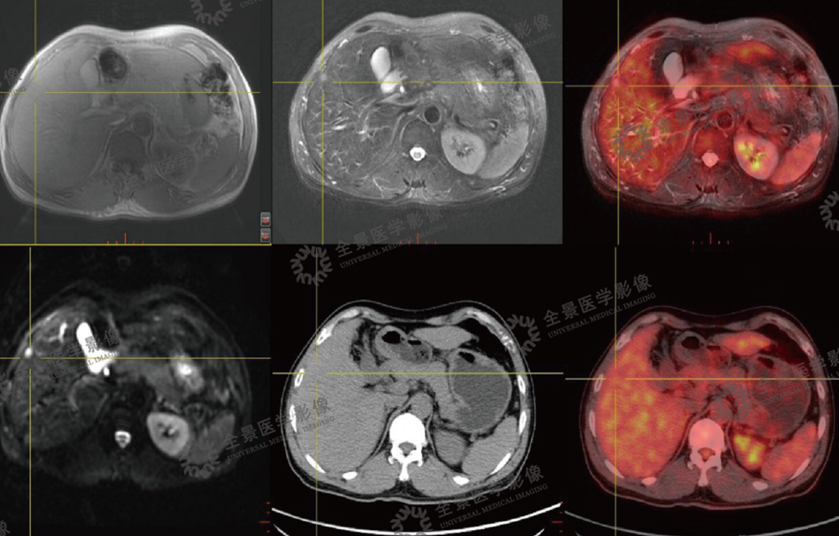
表现:CT显示不清,行PET/CT-MR融合检查,MRI显示清晰,PET提示病灶有轻度FDG摄取,诊断为小肝癌。
案例3 :老年女性,行PET/CT-MR融合检查。
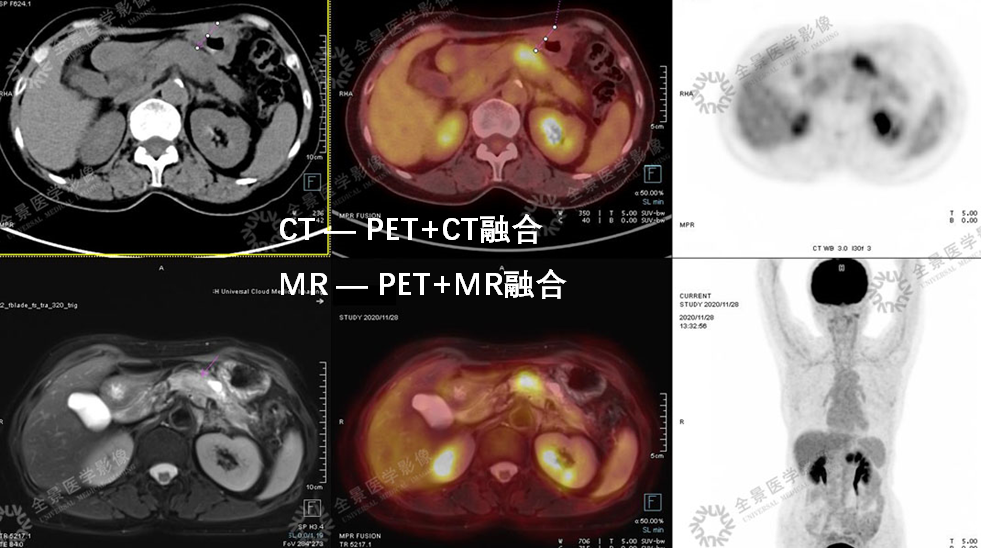
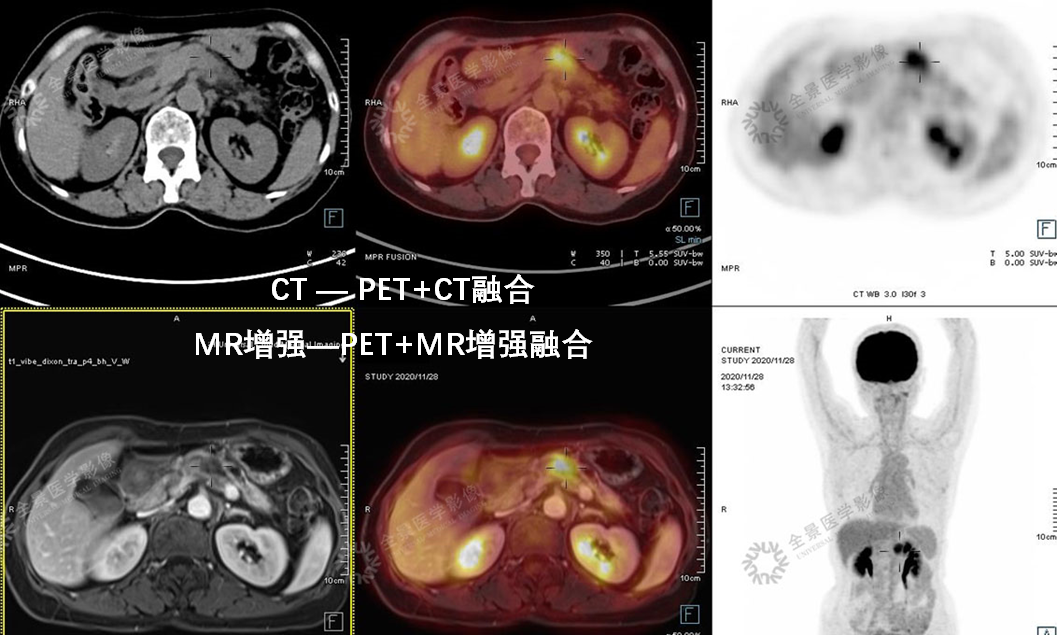
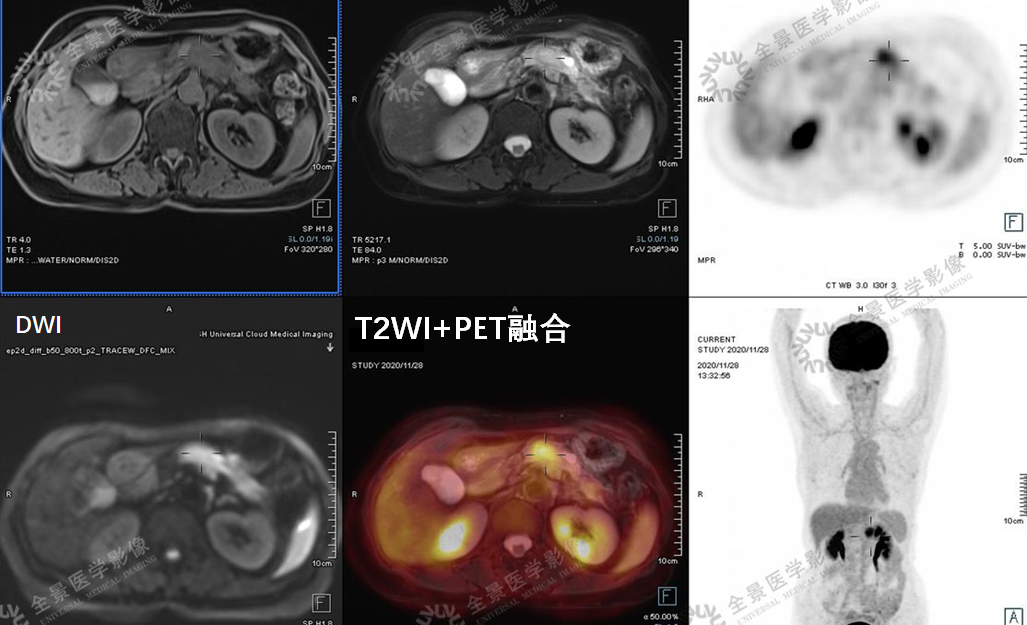
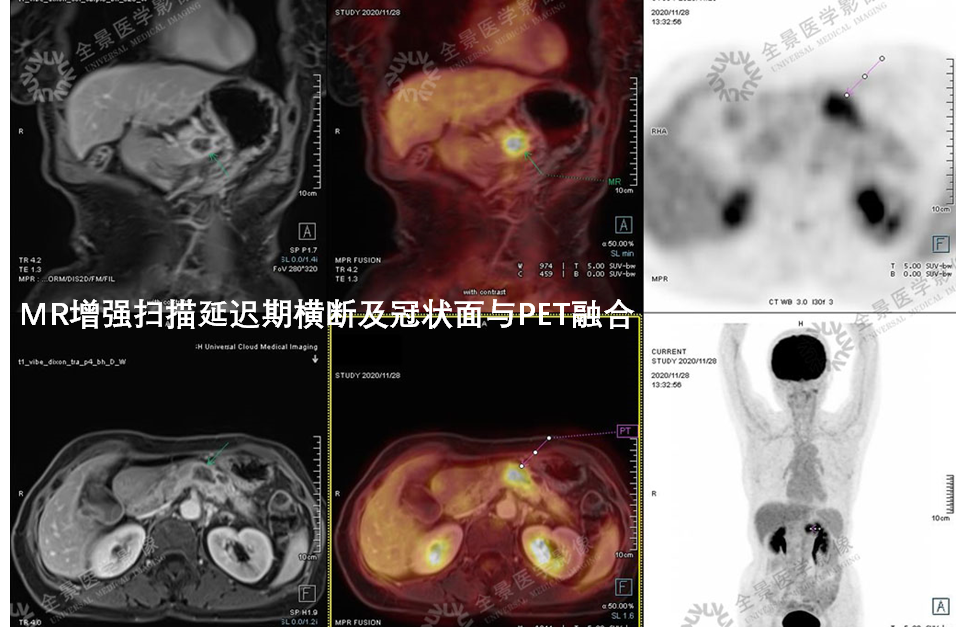
表现:FDG高代谢病变,增强MR病灶主体乏血供、低强化表现。
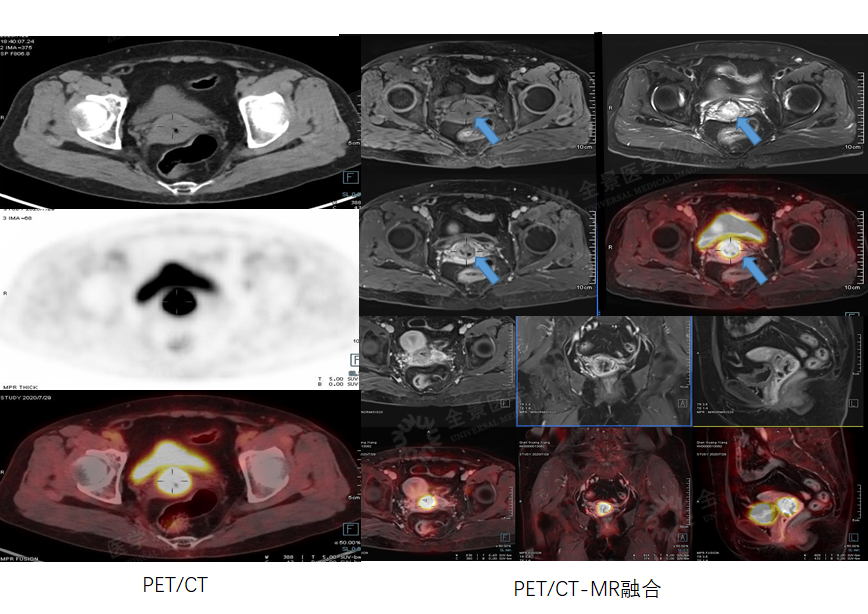
泌尿系统
案例1 :中年男性,右侧腰部偶有不适,近期发现无痛血尿数天。
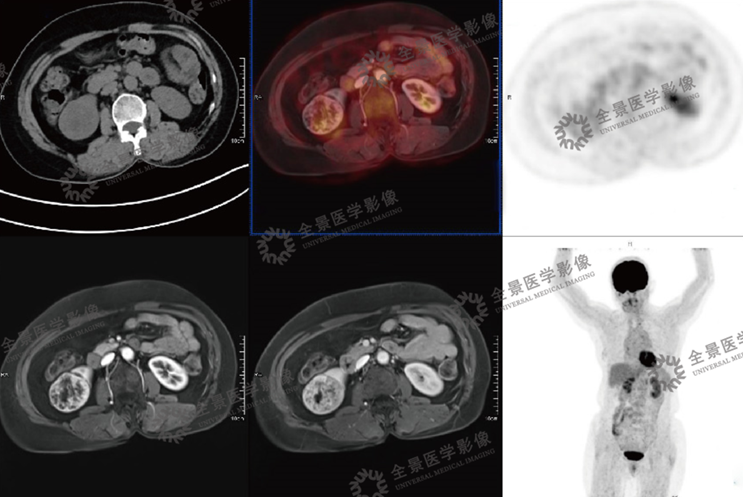
表现:右肾下部不均匀实性软组织占位,FDG代谢较正常肾实质减低,MRI病灶信号混杂,增强扫描呈快进快出式典型肾细胞癌的强化方式。
妇科
案例1 :女性,46岁,下腹部不适1周,CA125:791 u/ml↑。
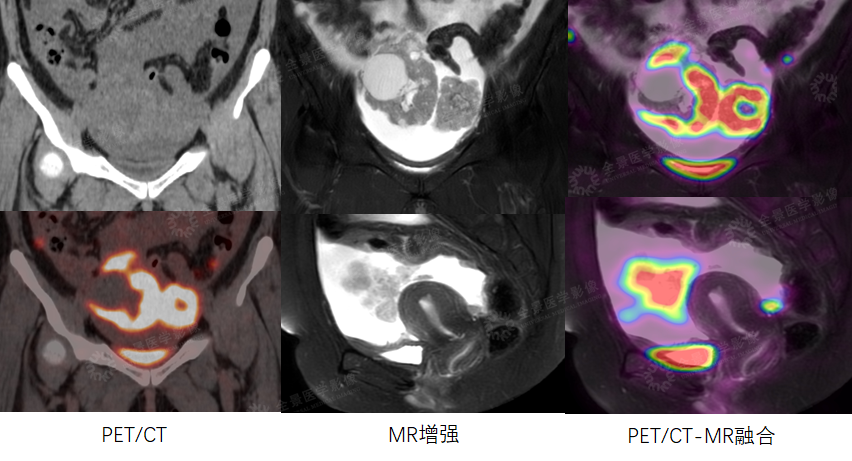
PET/CT示盆腔内占位,由于PET/CT软组织分辨率有限,无法准确定位。MR增强示双侧卵巢显示不清,盆腔占位,考虑卵巢来源,性质待定。
PET/CT-MR融合,综合二者信息,考虑卵巢来源的恶性肿瘤。
术后病理:卵巢高分化浆液性癌
案例2 :女性,72岁,尿频1年余,CEA:214.1 ng/ml↑ ,CA125:56.97 u/ml↑。
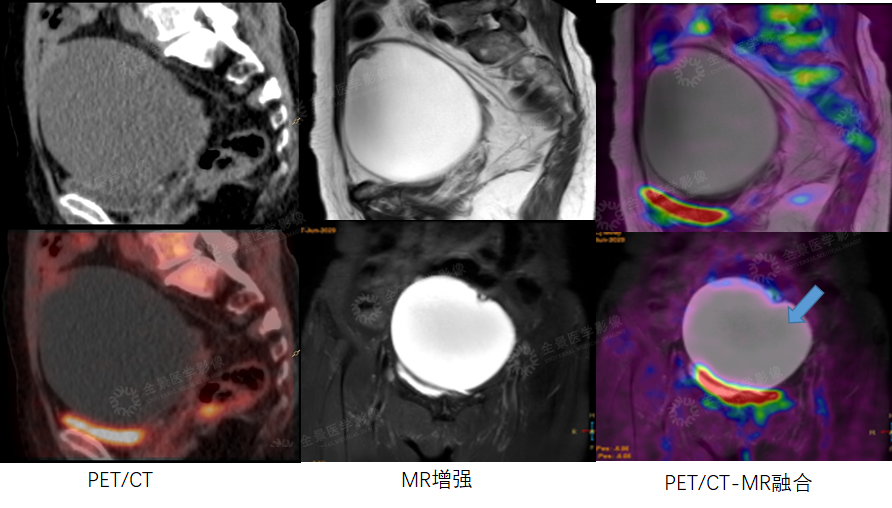
PET/CT示盆腔内囊性肿物伴壁结节,壁结节FDG摄取增高。MR增强示左侧卵巢囊性肿物伴壁结节,性质待定。
PET/CT-MR融合示左侧卵巢囊性肿物伴壁结节,壁结节FDG摄取增高。
术后病理:左侧卵巢浆液性囊腺癌
案例3:女性,55岁,确诊“子宫内膜样腺癌”。
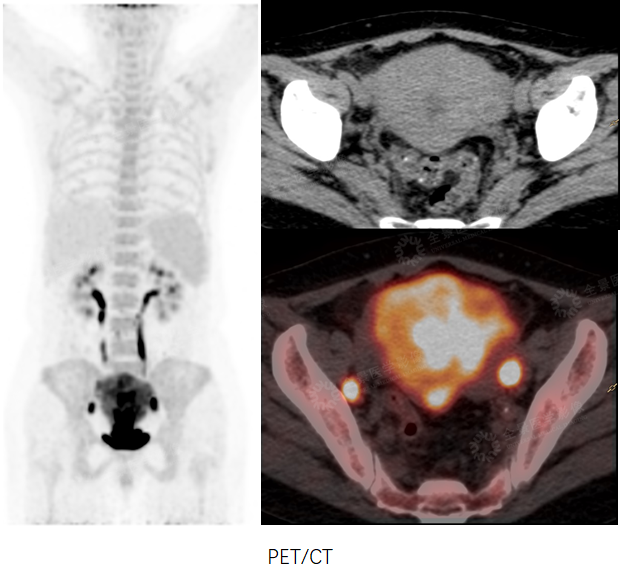
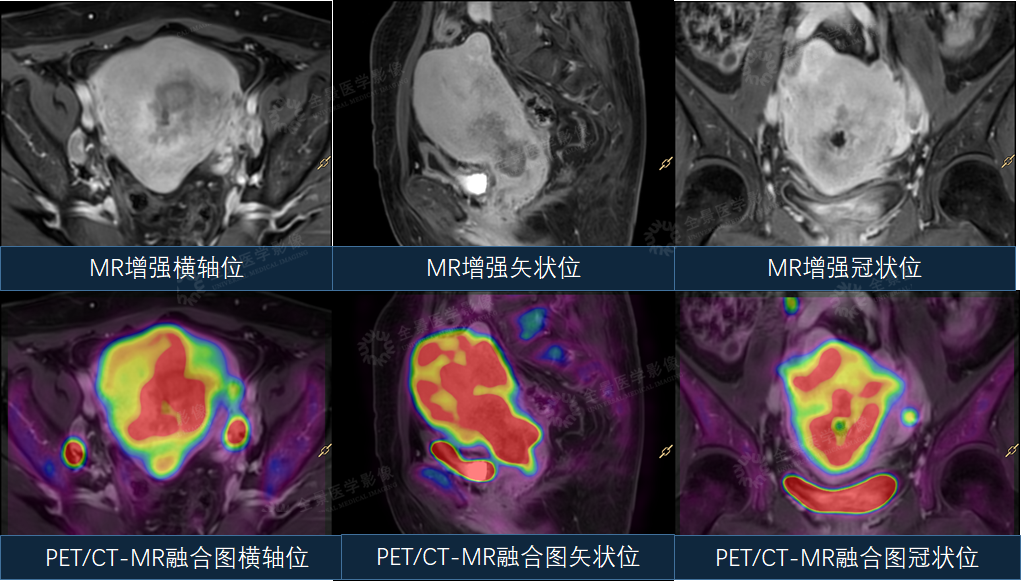
PET/CT术前评估,提示“双侧髂血管旁多发转移性淋巴结。但由于PET/CT软组织分辨率有限,无法提供肿瘤局部浸润深度信息,故行MR增强检查。
PET/CT-MR融合提示病灶侵犯肌层,双侧髂血管旁淋巴结转移,未见远处转移,提供了更为准确的临床分期。
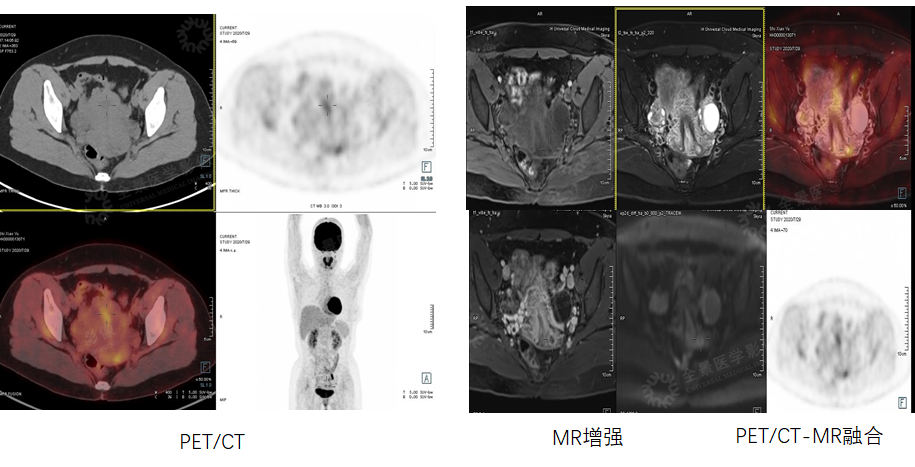
PET/CT、MR增强扫描均可见宫颈内小病变,由于病变较小,均无法明确诊断。
PET/CT-MR融合,解剖异常部位可见代谢增高,综合考虑,病变为宫颈癌可能大。全身无转移病灶。
案例5:女性,62岁,子宫肌瘤术后20年,阴道不规则出血2月余。
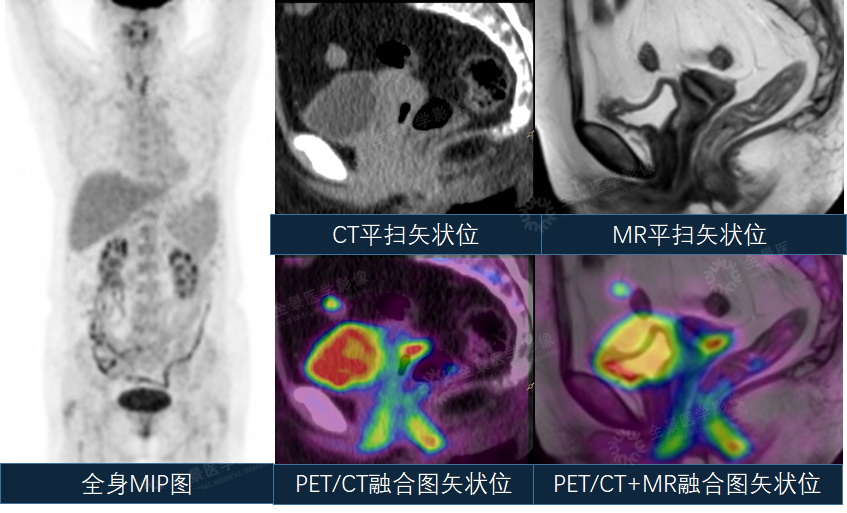
MR示宫颈残端异常信号,性质待定。PET/CT示宫颈后穹FDG不均匀代谢增高。
PET/CT-MR融合示解剖异常部位可见代谢增高,综合考虑,病变为宫颈癌可能大。
宫颈活检病理提示:宫颈鳞癌
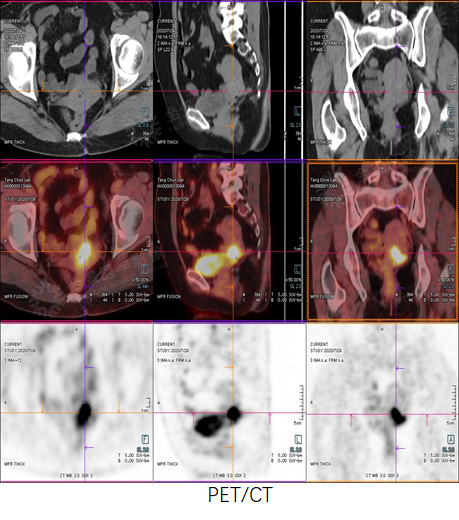
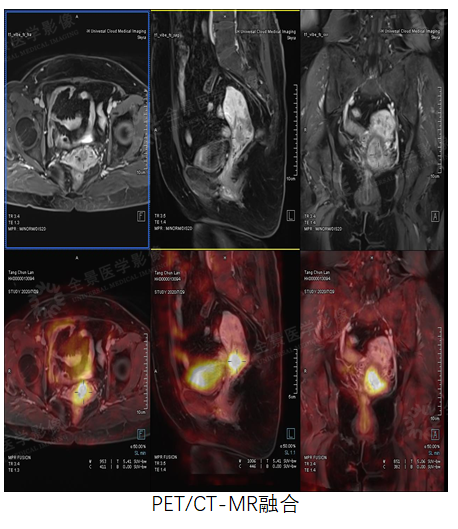
PET/CT示FDG摄取增高。MR增强扫描呈明显环形强化,病灶向上累及子宫峡部,向下累及阴道穹隆及相邻阴道壁,宫颈周围脂肪间隙清晰。
PET/CT-MR融合示宫颈病变,既明确诊断,又提供准确的临床分期。
案例7:女性,41岁,阴道接触性出血1个月。活检病理“宫颈鳞癌” 。
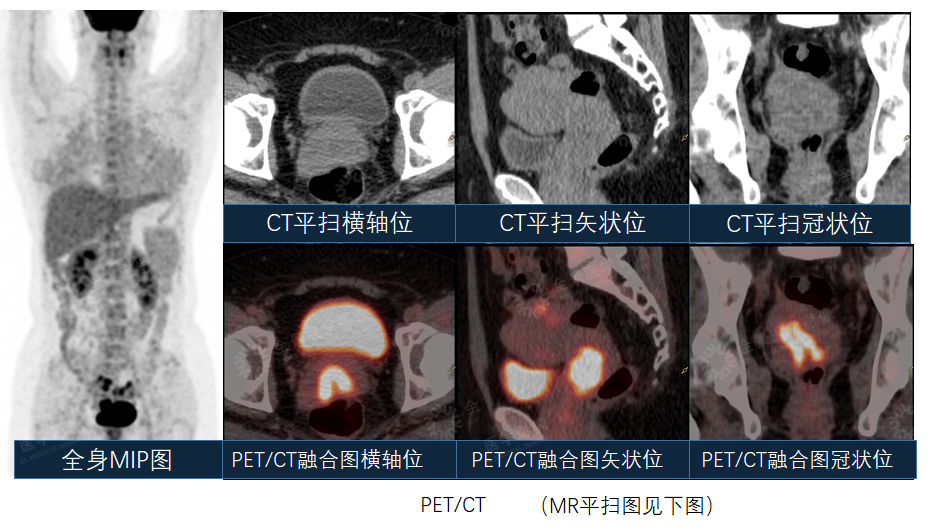
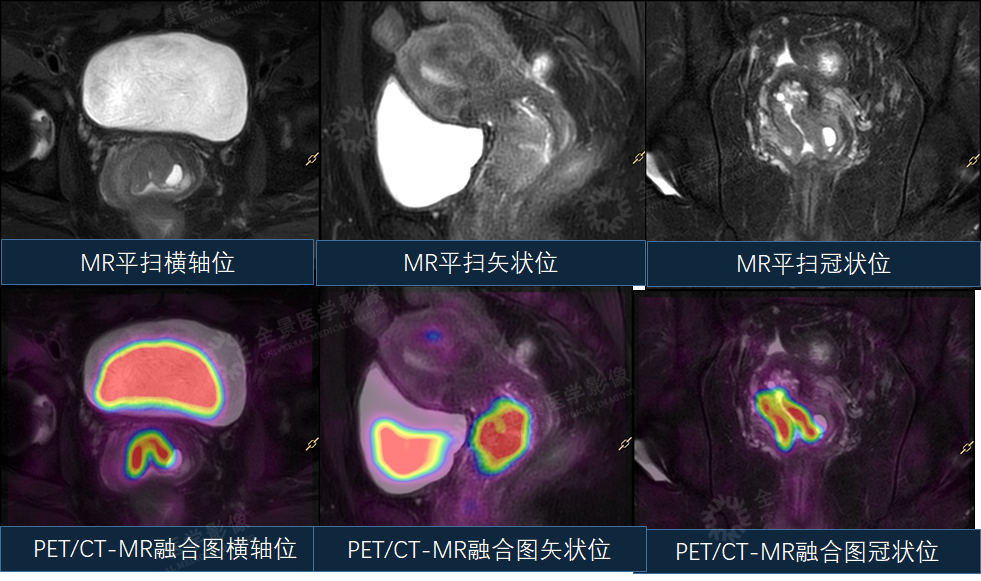
PET/CT除原发病灶外,全身未见转移,明确分期。
PET/CT-MR融合可以清楚显示肿瘤侵犯范围及盆腔淋巴结情况。
案例8:女性,42岁,宫颈鳞癌放疗后,PET/CT示宫颈异常代谢增高,MR增强示宫颈异常信号。 PET/CT-MR融合示肿瘤复发并可以清楚显示肿瘤侵犯子宫下段及引道上段。
骨关节
案例 :骨巨细胞瘤
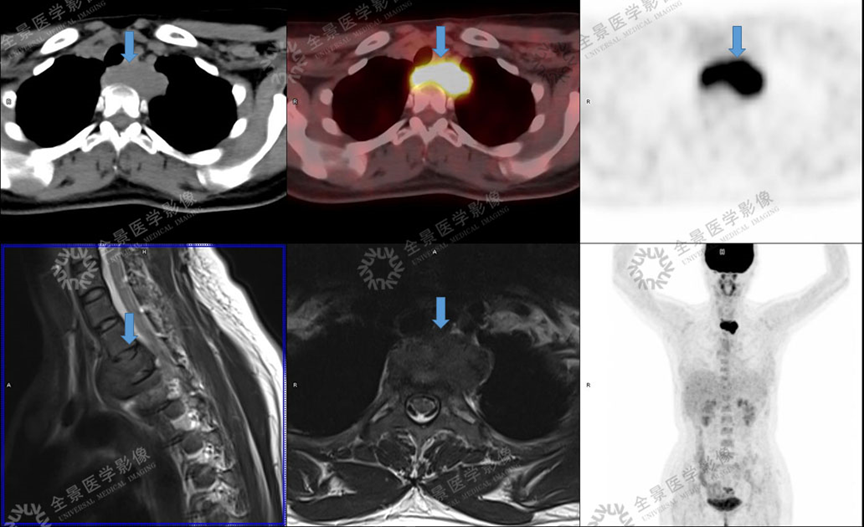
T2WI不均匀等信号,
PET/CT显示:T3骨质破坏并周围软组织肿块形成,FDG明显摄取增高。
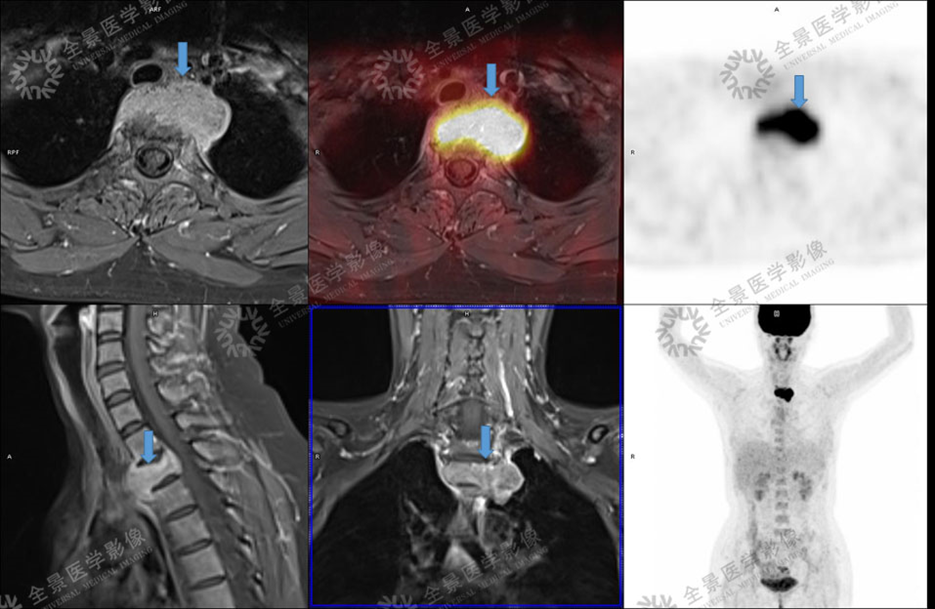
增强扫描明显强化